
特養でのことですが、全介助の利用者さんが食事介助のあと救急車で搬送されました
むせたり詰まったりはなかったのですが
むせない誤嚥、「不顕性誤嚥(ふけんせいごえん)」の可能性もあり、心配しました。
搬送された病院での診断結果は「脱水」と「腸炎」。
食後の様子がいつもと違う、と気づけて、看護師の素早い対応で対処できたと思います。
今回の内容は
- いつもと違う利用者さんの症状
- バイタルサイン
- 高齢者に多い「脱水」
- 誤嚥性肺炎と注意点
- 口腔ケア
についてです。
いつもと違う利用者さんの症状
搬送された利用者さんは80代男性、全介助。
食事前はリクライニング車椅子に移乗し、食事介助です。
いつも飲み込みは良く、比較的食介はしやすい方でしたが

ここ数日、むせてせき込むことが増え、嚥下が悪くなってきてた
搬送された当日の朝食は、むせ込みなく全量摂取。
けれど、活気なく顔色が悪かった。

何だかいつもと違う、気になる
状態を診てほしいと看護に報告。
バイタル測定をしました。
この気づきを行動に移せたことで、大きな事故になる可能性を回避できました。
バイタルサイン
朝食を詰まらせたわけではないのですが、
- 顔色不良
- 活気のなさ
- 下痢が続いている
ことが気になっていた職員の報告で診察。

血圧は普段より低いね

SpO₂も低いし、循環不全もみられるね。
手先足先も少し冷たい。
医師の判断ですぐに緊急搬送。
バイタルサインは「生命の兆候」のこと。
- 体温
- 血圧
- 脈拍
- 呼吸
- 意識レベル
〈体温〉
一般的に37℃台が微熱。38~39℃台が高熱。40℃台になると重症高体温です。
平熱は個人差があります。時間帯と部位を同じ状態で測定し、自分の平熱を把握しておくといいでしょう。

額で測定する電子体温計もありますが、
- わきで測る場合は30~45度の角度で下から差し込み
- 側臥位で測るときは上になったわきで測定
- 片麻痺の人は、健側で測定
〈体温の変動〉
- 平熱は小児や子供ほど高い
- 高齢者の方が平熱は低い(成人の大人と比較)
夜中や明け方より
- 日中の方が高く
- 食後や入浴後、運動後も体温は上がる
という特徴があります。
〈血圧〉
自宅で測るより診察室で測る方が高くなる傾向にあります。
| 正常血圧 | 高血圧 | |
|---|---|---|
| 自宅 | 115/75mmHg未満 | 135/85mmHg未満 |
| 診察室 | 120/80mmHg未満 | 140/90mmHg未満 |
最高血圧が100mmHg未満だと低血圧。
基本的な数値で、やはり血圧にも個人差があります。
測るときの
- 姿勢
- 年齢
- 気温
- 体調(寝不足など)
- 運動後
- 食後
などでも数値は変動します。
SpO₂ (サチュレーション)
SpO₂とは「動脈血酸素飽和度」のこと。
血液の中にどれだけ酸素が取り込まれているかをパルスオキシメーターを使い測定します。
数値が96~99%であれば正常。
高齢者や肺の疾患を抱えている人は、それより低い値がでることもあります。
今回のケースはSpO₂(サチュレーション)94%。
サチュレーションが低い場合は「低酸素状態」と考えられるため、原因を特定するためにも搬送が必要と判断されたのです。
脱水
高齢者に多い症状です。
〈脱水が進むと現れる症状〉*介護者の気づくポイント*
- 皮膚のかさつき
- 目がくぼんでくる
- 活力低下
- 食欲不振
- 傾眠状態になる
- 血圧低下
- 意識障害
1~5は軽度脱水、6~7は高度脱水


- 37℃台の微熱(平熱が低い人は36.5℃も微熱)
- 口の中が乾いている
なども要チェック!
水分不足が一因で起こる病気
介助が必要な高齢者に、水分補給はとても大切です。
| 脳梗塞 | 血液の流れを良くするためにも水分補給は欠かせません |
| 心筋梗塞 | 血栓を詰まらせないためにも、高血圧や肥満の改善とともに水分摂取が大切です |
| 尿管結石 | 尿から排出されるカルシウムが結晶化して起こる 水分をしっかり摂ることで尿を薄める効果が期待できます |
| 膀胱がん | 水分不足で濃い尿になることで発がん物質との接触が増加、 膀胱がんのリスクが高まります |
| 大腸がん | 水分不足が原因で引き起こす便秘が大腸がんのリスクを高めます |
水分の摂り過ぎも危険
上記でお伝えしたように、水分補給は大切ですが摂りすぎてもリスクを伴います。
水は「ミネラル」という成分でできています。
ミネラルに含まれる栄養素
- ナトリウム
- カルシウム
- マグネシウム
- カリウム
高齢者は身体機能や臓器の働きが衰えてきます。
抱える疾患によっては水の成分が負担になることも。
水分摂取は大切ですが控えなければいけない病気もあります。
| 心不全 | 糖尿病がある場合も、水分の摂り過ぎは心不全を引き起こすリスクが高い |
| 腎臓疾患 | 摂り過ぎると ・むくみ ・血圧上昇 ・呼吸困難 を引き起こし危険 |
| 水中毒 | 水分の摂り過ぎで冷え性を引き起こし、 ・むくみ ・耳鳴り などの症状を引き起こす |
| 胃腸が弱まる | 水で胃腸が冷え、栄養が吸収されにくくなる |

今回とは別のケースですが、
てんかんの持病があり毎日水分を多量に摂る利用者さんがいました。
- 一日の中でてんかんを起こす回数が増えた
- 怒ったとき人格が変わるくらい凶暴になった
これらから、水分制限を試みました。
驚くほどてんかん発作が減り、凶暴性もなくなりました!
水分の摂り過ぎが、てんかん発作を抑える薬の効果を流していたのかもしれません。
(あくまでも想像とこの方のケースであり、正しくは専門家の受診をおすすめします)
誤嚥性肺炎
誤嚥性肺炎は高齢者には身近な病気です。
けれど、誤嚥=誤嚥性肺炎ではないのです。
誤嚥とは、
- 食べ物や水、胃液などが誤って気管、気管支に入ること
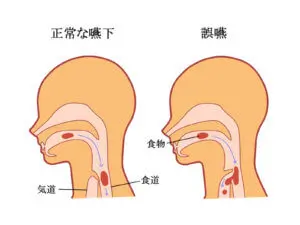
誤嚥性肺炎とは
- 食べ物などを誤嚥し肺に入ったことで引き起こされた肺炎
- 誤嚥しても必ず発症するわけではない
- 逆流性食道炎などで胃の内容物が逆流して起こる肺炎
- 口腔、咽頭の細菌を含んだ内容物(唾液)を飲み込んだことによる肺炎
誤嚥しても必ず発症するわけではなく、
- 栄養状態の低下
- 高齢者
- 免疫力の低下
- 嚥下反射やせき反射の衰え
などが要因となるのです。
こちらも参考に:(「誤嚥性肺炎とは」日本呼吸器学会)
嚥下機能は年齢とともに衰えます。
また、睡眠薬をはじめとした薬の影響で嚥下反射が低下することも分かっています。
誤嚥性肺炎を予防するケア
- 食事の時間は食べることに集中してもらう(テレビを消す、しゃべりながら食べない、など)
- 食後、すぐに横にならない(食べた物の逆流を防ぐ)
- 夜間の睡眠時、胃からの逆流を防ぐ(15度程度のギャッジアップ)
- 就寝前は特に口腔ケアをしっかり行う(細菌を含んだ唾液による夜間の誤嚥を防ぐ)
よく噛んで食べることで、唾液による殺菌効果も期待できます。
以前働いていた老健では、誤嚥性肺炎の予防の取り組みのひとつで、
食事時間はテレビを消し、リラックスできるBGMをかけるようにしていました。
不顕性誤嚥(ふけんせいごえん)
通常は、誤嚥すればむせたりせき込んだりします。
けれど、誤嚥してもむせない「不顕性誤嚥(ふけんせいごえん)」もあります。
- 肺炎になるリスクが高い
- 高齢者、パーキンソン病の方に多い
高齢者の死亡順位上位にもみられる誤嚥性肺炎の多くは、
「不顕性誤嚥(ふけんせいごえん)」であり、夜間の睡眠中の唾液による不顕性誤嚥が原因とも言われています。
不顕性誤嚥(ふけんせいごえん)を防ぐには
- 肺炎球菌ワクチンの接種
- 咳嗽(がいそう)反射を促す薬剤の処方
- 呼吸療法
などが効果的。
予防は口腔ケア
人間は、「口から食べることが元気でいられる条件」とも言えます。
- 嚙む力(咀嚼)
- 飲み込む力(嚥下)
- 唾液の分泌(唾液には殺菌作用と免疫作用がある)
口腔内が清潔でなければ、雑菌の混ざったものを飲み込むことになります。
夜間の睡眠前の口腔ケアが特に大切な理由は、
寝ているときの不顕性誤嚥(ふけんせいごえん)の予防につながるから。
(口腔内が清潔であれば、唾液を誤嚥しても肺炎のリスクは軽減)
胃ろうの利用者さんであっても、胃の内容物が逆流して肺炎になるリスクがあるため口腔ケアは必要です。
口腔トレーニングを行うことも唾液の分泌を促し口腔ケアの効果があります。
まとめ
今回、利用者さんの「いつもと違う」状態が気になったスタッフの報告により、緊急搬送され「脱水と腸炎」という診断で入院という対応がとれました。
- 活気がない
- 傾眠傾向
- 下痢が続く
- 嚥下機能の低下
高齢者の小さな変化は大きな病気を引き起こすきっかけになります。
バイタルサインで気づくこともあります。
水分は大切ですが、少なくても摂り過ぎてもダメです。
そして、食事はできる限り口から摂取してもらいたい。
誤嚥のリスクはあっても、誤嚥性肺炎につながらないようなケアを行いたい。
介護者の気づき。
数値にとらわれるより、
- どのような呼吸状態か
- 反応はどのような感じか
- 皮膚の状態がどうか
など、「いつもと違う」と感じる観察力を介護者は大切にしたい。
数値で判断するのは看護で、
「何かおかしい」という気づきで重症化を防げるのは介護の力だ、と今回実感しました。


